病院経営で大切なことは?
黒字化への基本的アプローチを徹底解説
【3.収支改善編】
掲載日:2024年9月30日
環境分析を行い、経営戦略を策定しても、実際のオペレーションで成果を上げることは簡単ではありません。本稿では、病院の収支構造の分析とその改善の考え方について解説します。(表1)
表1. 本コラム(全3回シリーズ)の全体像
| 1.環境分析編 | 2.戦略策定編 | 3.収支改善編 | |
|---|---|---|---|
| 概要 | 市場機会やリスクを踏まえた意思決定を行うために病院が行う外部環境・内部環境分析について解説します。 | 「自院のやりたい医療」から「行政・地域・患者に求められる医療」へと転換するための経営戦略を策定する際の基本的な考え方を解説します。 | 収支を改善するための病院収支構造の理解と、その改善に向けた考え方について解説します。 |
| 主なフレイムワーク | ・外部・内部環境分析 ・エリア分析 |
・3つの基本戦略 ・MVV ・組織改革と7S |
・病院の収支構造 ・患者数増加へのアプローチ ・単価向上へのアプローチ |
1. 病院における収支構造の特徴とは?
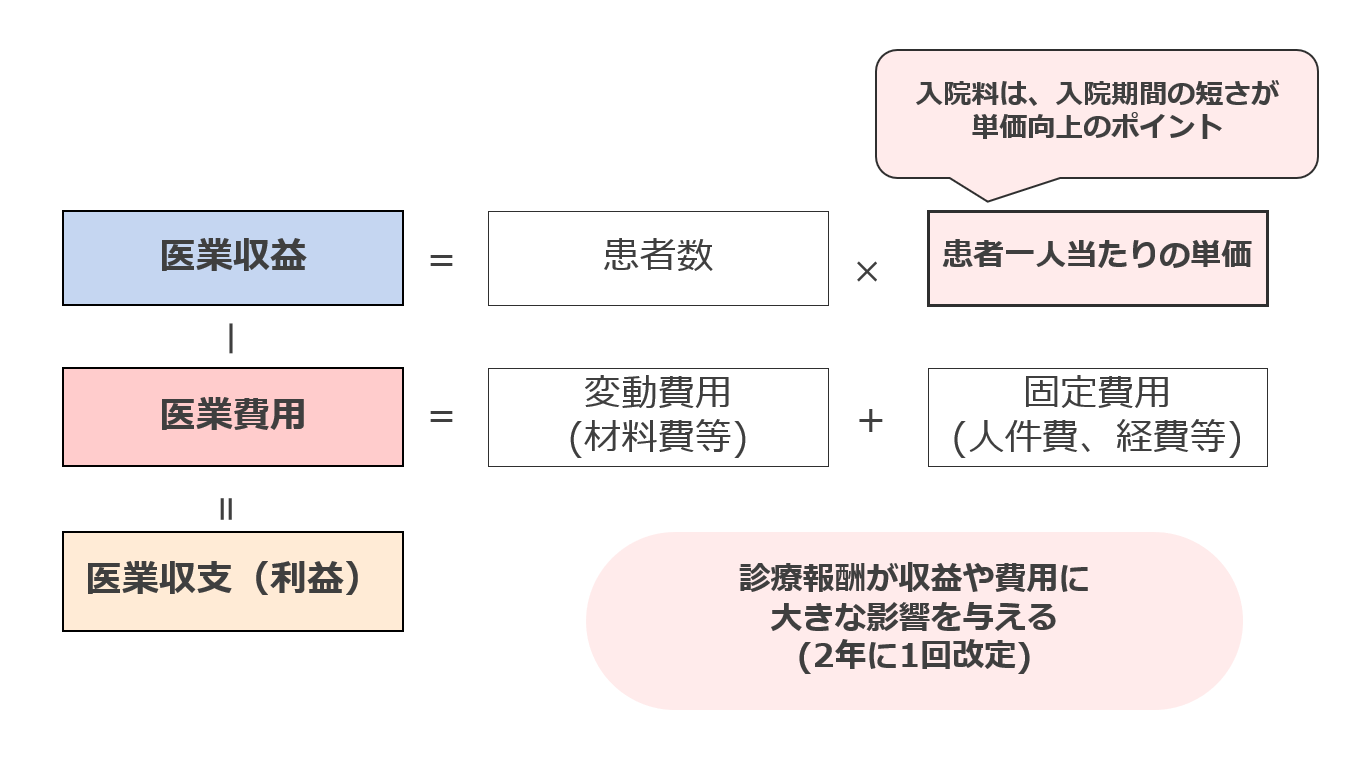
病院が医療という本業で生み出す利益(医業収支)は、大まかには医業収益から医業費用を引いたものです(図1)。これに補助金などの医業外収益が加わることで、経常収支となります。
図1. 収支構造と「診療報酬改定」が与える影響
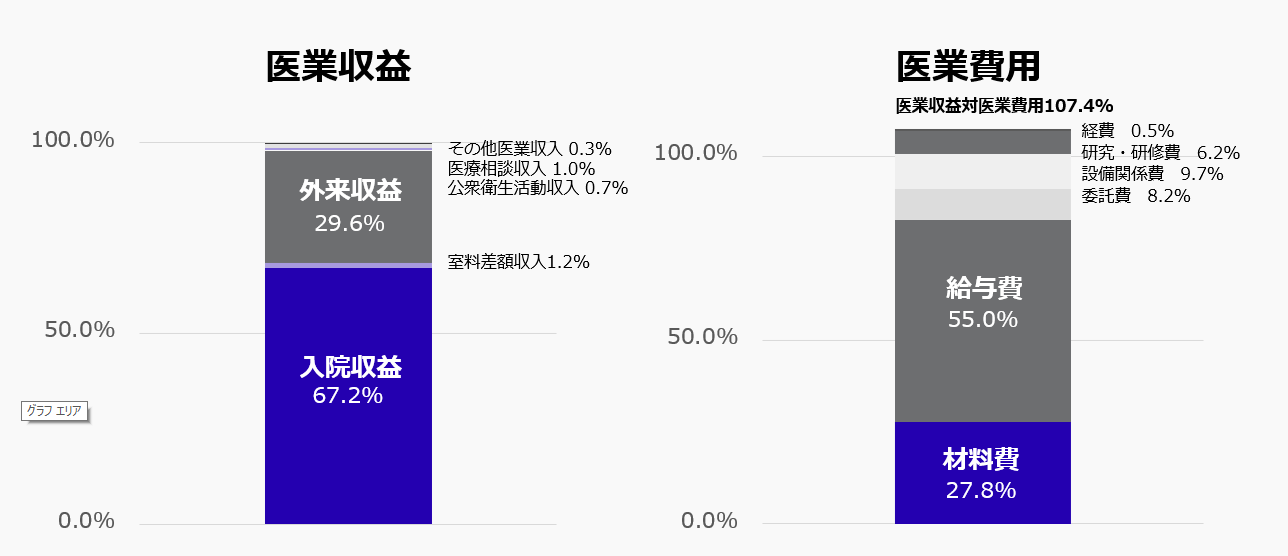
病院経営実態調査報告(図2)によると、一般病院において医業収益の約97%は入院収益と外来収益によるものとなっています。このうち、67.2%は入院収益、29.6%は外来の収益となっていました。また、医業費用のうち55.0%は給与費となっており、労働集約型のビジネスモデルである病院において、人件費割合の大きさは大きな特徴となります。このほか、材料費(医薬品含む)の割合も27.8%であり、この2つで医業費用全体の8割を超えています。
図2. 一般病院の収支構造
2. 入院における医業収益の特徴は?
多くのビジネスにおいて、基本的な収益の考え方は「客数×単価」になります。医療の場合は、これが「患者数×患者一人当たりの単価」となります。「患者数」は、医療機関の取り組みや努力によって変わります。「患者一人当たりの単価」は、一見、入院期間が長いほど上がるようにも見えますが、実際には平均在院日数などの施設基準で定められており、必要以上に入院期間を延ばすことはできません。また、「患者一人当たりの単価」は2年に一度の診療報酬改定で変更されるため、医療政策の方向性に基づいた改定の内容に大きく影響を受けます(図1)。
3. 患者数を増やすために
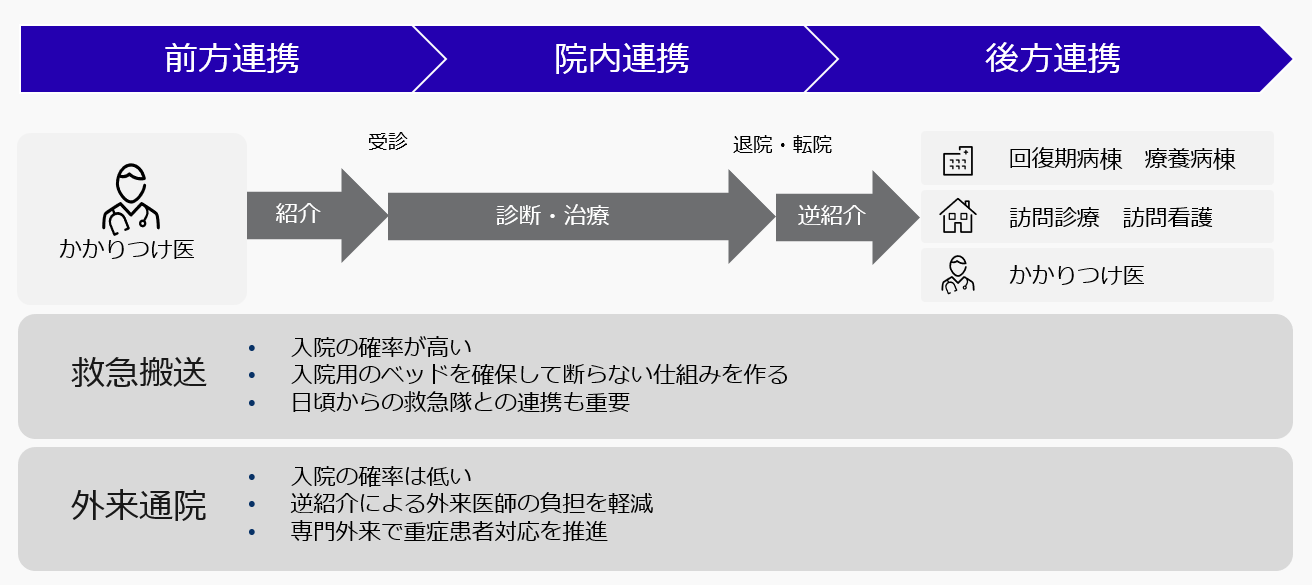
新入院患者数を増やすためには、まずは入院経路別の患者数や連携先、入院率などを分析します。入院経路は主に「外来」「救急」「紹介」に分けることができます。急性期における入院率の目安は外来で1~3%、救急で40~60%、紹介で20~40%と言われています。自院ではどの入院経路が多いのか、それぞれの入院経路の連携先との関係を強化するためにはどうすべきかを考える必要があります。
3-1. 「外来」患者の増加
外来患者数を増やすための手段として、まず専門外来を設置し、どんな症状や疾患で受診できるかを明確にすることで、患者が受診しやすくなるよう改善することが挙げられます。また、ホームページの充実や病院広報誌の配布、地域での講演会や健康教室の開催など、自院のイメージアップを図る取り組みも効果的です。
3-2. 「救急」患者の増加
どのような疾患の患者を受け入れるかを明確にし、救急の受け入れ体制を強化したり、受け入れ可能な時間帯を拡大したりすることが選択肢の一つとなります。また、救急隊との関係構築や高次救急医療機関との連携を強化し、「救急患者連携搬送料」の下り搬送先として指定を受けるなど、受け入れルートの確保も重要です。
ただし、外来患者や救急患者の増加は医師や看護師等の負担を増やすため、経営層だけで判断するのではなく、自院全体の資源の現状や現場との対話も踏まえた判断が求められます。
3-3. 「紹介」につなげる連携の強化
「紹介」に繋げる連携では、以下のような施策が重要です。連携は相手があってこそ成り立つものです。自院の資源や考えを基にするのではなく、相手のニーズにどう応えるか、そして何をすべきかをしっかり考えることが必要です。
- かかりつけ医との連携
自院を中心に考えると、前方・後方連携においてかかりつけ医との連携が重要です(図3)。紹介率や逆紹介率を高く維持することはもちろん、かかりつけ医の診療所との良好な関係を築き、維持するためには、確実な返書や紹介を受けた後の一言報告、合同カンファレンスの開催など、顔の見える関係作りが大切です。また、紹介された患者が必ず逆紹介や返患できるとは限らず、場合によっては入院が長引いたり、転院が必要になったりすることもあります。そうした場合にも経過報告書を送付するなど、連絡を欠かさないことが、今後の患者紹介につながる取り組みとなるでしょう。
図3. 患者数の確保と連携
- 他の医療機関との連携
自院が急性期病院である場合、治療後はできるだけ早く患者を退院させることが求められます。この際、後方支援として、普段から回復期病院との密な協力関係を築くことが重要です。逆に、自院が回復期病院である場合は、急性期病院からの転院をスムーズに受け入れられるよう、適切な関係性や体制を整備することが求められます。 - 介護との連携
2024年度診療報酬で新設された「協力対象施設入所者入院加算」は、在宅療養支援病院や在宅療養支援診療所、在宅療養後方支援病院、地域包括ケア病棟を持つ病院など、在宅医療のバックアップ機能を持つ医療機関のみが算定できます。また、「介護保険施設等連携往診加算」は、介護保険施設等において療養を行っている患者の病状が急変した際、その施設の従事者の要請に応じて行う往診に対して算定できます。これらの加算は、介護保険施設等から協力医療機関として定められていることなどが施設基準として示されています。
今回の改定では、「入退院支援加算1」の施設基準で求められる連携機関数の見直しが行われています。急性期病棟を有する病院と、地域包括ケア病棟を有する病院のそれぞれにおいて特定の施設・事業所との連携が一定程度求められています。 - 院内連携
院内の連携として、まずクリニカルパスを整備することで、特定の疾患や検査に対して標準化されたスケジュールで予定を管理し、院内の医療関係職種の連携を強化することが挙げられます。不要な検査や投薬を減らすことができ、入院日数の短縮・コストの削減も期待できます。
2024年度診療報酬改定では多職種連携がこれまで以上に重視されました。新設された「リハビリテーション・栄養・口腔連携体制加算」では、リハビリテーション・栄養管理・口腔ケアの連携により、入院直後からこれらを一体的に提供することで、患者の早期回復や加算による収益改善も期待されています。
4. 患者一人当たりの単価を上げるために
患者に対して適切な医療を提供しつつ、医業収益を上げるための観点として、以下のようなものがあります。
4-1. 基本診療料
入院医療において、基本診療料は入院基本料や特定入院料などの、いわゆる基本料金であり、収益の大半を占めます。この基本診療料は患者数に対する、医師・看護師・その他医療関係職種の投入労働時間と時間当たりの人件費を見越して設定されていることから、生産性の観点から「投入労働時間に対して、十分な収益が得られているか?」を確認することが必要となります。
4-2. 特掲診療料
特掲診療料は医学管理や手術、リハビリテーションなど、いわゆるオプション料金に当たります。サービスの難易度や労力等に起因する労働提供時間を踏まえ、1回当たりでどの程度の当該職種の人件費が必要かを見越して設定されていることから、「対象患者に適切な医学管理・指導を行い、しっかりと診療報酬を算定できているか?」という視点で確認を行う必要があります。
4-3. 診療報酬算定の強化
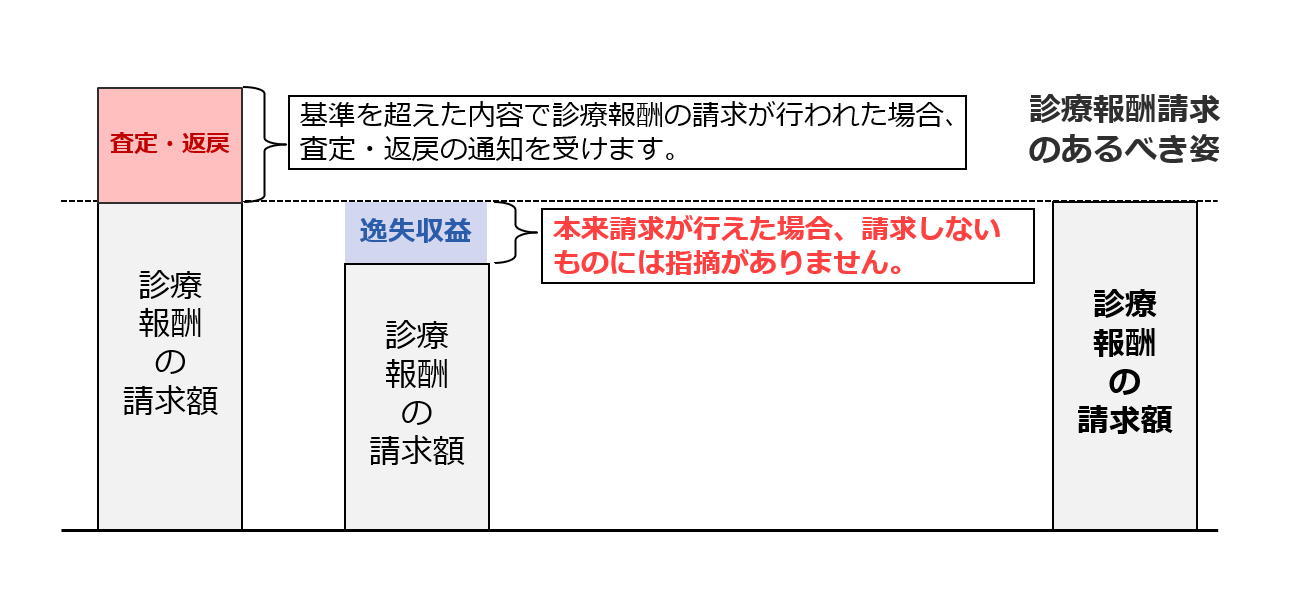
診療報酬の請求において、審査機関が不適当と判断した場合には「査定・返戻」が行われます。一方で、従来であれば算定できたはずの診療報酬を医療機関が請求できていなかった場合には、審査機関からの指摘などはなく、本来のあるべき請求額よりも医療機関の収益は少なくなります。診療報酬の請求では属人的な解釈により算定の是非が異なる場合があるため、院内における算定基準を統一する必要があります(図4)。
図4. 診療報酬における査定・返戻と逸失収益
4-4. 新入院患者の獲得
入院基本料の一番高い期間で回転させることができれば、診療報酬の高い状態を維持したまま平均在院日数を短縮することができます。ここで重要となるのは、「病床稼働率」と「平均在院日数」です。
平均在院日数(日)=年間在院患者延数 ÷{(年間新入院患者数+年間退院患者数)÷2}
病床稼働率(%)=(年間在院患者延数+年間退院患者延数)÷(運用病床数×365)×100
平均在院日数を短くしつつ病床稼働率を高くするためには、年間退院患者延数を増やす必要があります。つまり、新規の入院患者を獲得して、退院までの流れを効率化することが求められます。
5. 医業費用についての考え方
医業費用では、人件費の大きさに目が行きがちですが、経営改善の初手として人件費に手を付けることは避けるべきです。病院の稼ぐ力はスタッフのマンパワーによるものです。安易な人件費削減は職員のモチベーションの低下や離職の促進、医療の質の低下など、病院の中長期的な発展にとっては大きなマイナスとなるでしょう。
短期的なコスト削減を考えるときは、まずは材料費や委託費、設備投資について契約内容・契約単価の見直しや取引業者との交渉など、無駄を減らす取り組みから始めましょう。
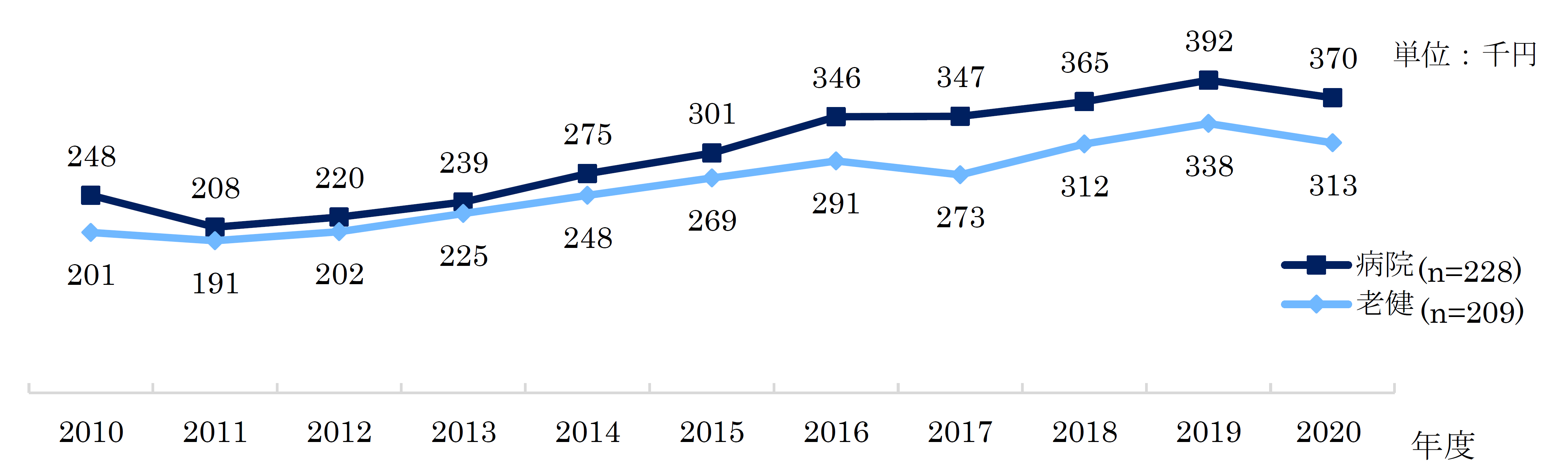
中長期的なコストの代表として、建物の維持・管理や建て替え、医療機器や電子カルテの導入・更新・保守などがあります。建設費用については、2010年から2020年度にかけて病院の1㎡当たりの単価が49%増となっており、建て替えのタイミングの見極めや、その是非の判断が問われるものとなっています(図5)。また、医療機器や電子カルテについては、病院の機能や規模によって費用が変わるため一概には言えませんが、予算の確保や資金調達など、こちらも計画的な準備が必要となります。
図5. 病院・介護老人保健施設の平米単価の推移(平均)
5. 最後に
本稿では、病院の収支構造や収益改善のための具体的な方法について解説しました。病院経営においては、単に収益を上げることだけでなく、戦略的なコスト管理や外来・救急・紹介といった入院経路の強化、そして連携の強化が求められます。中長期的な視点を持ちながら、収益とコストのバランスを取りつつ、地域医療に貢献するための経営戦略を考えていくことが重要です。
筆者プロフィール

株式会社日本経営 厚生政策情報センター 主幹 森實雅司
臨床工学技士として高度急性期病院で計21年間臨床業務に従事。経営学修士(MBA)取得後、2023年4月に日本経営へ入社し、医療政策情報の発信を担当、病院経営に関する講演や企業研修、医療関連企業のマーケティング支援も行う。
免責事項
本資料の内容に関する一切の著作権及び利用権は日本経営に帰属するものです。また、電子的または機械的な方法を問わず、いかなる目的であれ無断での複製や転送を禁じます。使用するデータ及び表現等の欠落、誤謬につきましては、その責任を負いかねます。
内容は公表された厚生政策情報に基づいていますが、具体的な対策の立案及び実行はご自身の責任において行ってください。これらの情報によって生じたいかなる損害につきましても、責任を負うものではありません。
関連コンテンツ
-
 【セミナー】電子カルテ導入の壁を突破する!課題発見と解決のためのセルフチェックセミナー
【セミナー】電子カルテ導入の壁を突破する!課題発見と解決のためのセルフチェックセミナー
「電子カルテを導入したい気持ちはあるけれど、院内で検討が止まってしまっている…」そんな病院様に向け、「どこで」「なぜ」止まっているのかを把握し、それをどう乗り越えるかまでを一緒に考える“参加型セミナー”です。電子カルテの導入を具体的に前に進めるヒントをお持ち帰りください。 -
 【お役立ち資料】医療DX令和ビジョン2030 電子カルテ導入検討ガイドブック-いつから検討すれば良いの?編
【お役立ち資料】医療DX令和ビジョン2030 電子カルテ導入検討ガイドブック-いつから検討すれば良いの?編
医療DX令和ビジョン2030や補助金に関する情報を整理し、電子カルテ導入の適切な検討時期について客観的な視点でお伝えします。 -
 【製品紹介】診療所向けクラウド型電子カルテ「HOPE LifeMark-TX Simple type」
【製品紹介】診療所向けクラウド型電子カルテ「HOPE LifeMark-TX Simple type」
医療DX令和ビジョン2030へ完全対応!誰でも簡単に使えるので、開業する先生にもおすすめです。 -
 【お役立ち資料】経営向上に向けた「HOPE LifeMark - 病院経営ダッシュボード」のご紹介~経営状況のタイムリーな見える化で病院経営を支援~
【お役立ち資料】経営向上に向けた「HOPE LifeMark - 病院経営ダッシュボード」のご紹介~経営状況のタイムリーな見える化で病院経営を支援~
富士通の「経営ダッシュボード」ツールは、経営状況をリアルタイムで可視化し、現状把握や早期の課題発見を強力にサポートいたします。
富士通のヘルスケアソリューション
富士通の先端ICTで構成されたヘルスケアソリューションにより、子供からお年寄りまでのすべての方が安心・安全で健やかに暮らせるための健康長寿社会づくりを実現します。
ご不明な点やご要望などございましたら、
お気軽に下記お問い合わせフォームよりお問い合わせください。
ヘルスケアソリューションに関するお問い合わせ
当社はセキュリティ保護の観点からSSL技術を使用しております。














