その診療、本当に請求できていますか?
クリニックでよくある算定漏れ5つの原因と対策
掲載日:2025年5月30日
1. 算定漏れがクリニックに与える影響
診療報酬はクリニックで働く職員の労働の対価です。したがって、本来請求できるはずだった診療報酬が得られなければ、直接的に収益が減ります。これが慢性的になれば、運転資金に余裕がなくなり、人件費や設備投資に支障が出る可能性もあります。
また、「本来得られるはずの収入」が見えないと、経営者が誤った経営判断に陥り、不必要な経費削減や職員削減などをしてしまう危険性も出てきますし、実施した医療行為が正しく請求されていないことで「報われない」と感じ、モチベーションの低下につながり、医療サービスの質の低下にもつながってきます。
それでは、診療報酬を正しく請求していくためにはどのような対応が必要でしょうか。算定漏れの要因は、請求を担当する事務だけではなく、医師や看護師によるものもあります。では、どのような原因があるか見ていきましょう。
2. 算定漏れにはパターンがある
診療報酬の算定漏れというと、その診療行為を実施したのに医事課が請求できていなかったという流れを思い浮かべられるでしょう。しかし、細かくいうと、算定漏れとなる流れには、複数のパターンがあります。
|
算定漏れの理由が不明確で、医事課の能力不足 を理由として済ませてしまうと、根本的な解決には繋がらず、算定漏れを完全に防ぐことはできません。 医事課の請求能力に加えて、医師や看護師側での算定漏れとなる要因を理解することで、より算定漏れを防ぐことができます。では、算定漏れのパターンごとに、どのような場面で気を付けるべきなのか、対応方法を含め説明いたします。
2-1. 医師のカルテへの記載もれ
1)記載内容の少なさ
医師のカルテへの記載漏れで多いのは医学管理等の項目です。そのような診療報酬を知らず記載していないということもありますが、医事課がその医学管理等を算定するには医師の記載内容が少なすぎるとして算定しないというケースもあります。この場合は算定しないのではなく、医師にカルテを戻して追記を行う という流れを徹底することが挙げられますが、電子カルテであればテンプレートを作成することで記載の少なさを防止することが可能になります。
2)カルテ記載のタイミング
その他、カルテへの記載のタイミングを逃した算定漏れのケースとしては、「電話再診」があります。医師が電話を取り、患者や家族の症状の訴えに対して指示を行う場合は「電話再診」の算定が可能ですが、診療時間はカルテへの記載を行えますが、時間外で医師が自宅にいるときに対応するとカルテへの記載ができず算定漏れとなってしまうことも多いでしょう。クラウド型の電子カルテであれば医療機関外でもカルテへの記載が可能であり、このような「電話再診」による算定漏れを防げるだけではなく、オンライン診療にて対応し、算定することも可能になります。
2-2. 看護師による医療行為の実施もれ
看護師が行う 医療行為として、注射や点滴、処置だけではなく、医学管理等の中にも看護師による指導で算定が認められているものがあります。「在宅療養指導料」は看護師による指導を評価した項目であり、在宅酸素、在宅自己注射、在宅CPAPなどの在宅療養指導管理料を算定している患者や工肛門,人工膀胱,気管カニューレ, 留置カテーテル,ドレーン等を装着している在宅寝たきり患者処置指導管理料を算定しているような患者へ看護師も指導を行う ことにより追加で算定可能です。
看護師による実施漏れがないように、これらの指導管理等を行うときにセット項目として電子カルテに登録しておけば良いでしょう。
在宅療養指導料 170点(初回は月2回、翌月以降月1回) <対象>
<算定要件>
|
2-3. 医事課の見落とし、入力漏れ
カルテに記載はあるもののレセコンへの入力が漏れるということもあります。電子カルテになれば、医師が記載した診療行為がレセコンへ連携して入力となるため、医事課の見落としを防ぐことができます。また、【2.算定漏れにはパターンがある】でも触れていますが、医師の記載が薄くて指導管理等の入力が漏れてしまうこともあります。後者においては医師へのカルテの戻しや電子カルテにてテンプレートを作成することで、算定漏れを少なくできます。
2-4. 医事課のレセプトチェック不足
請求した診療報酬は審査が行われます ので、その審査が通らなければ 診療報酬の支払いが行われません。 電子カルテなど、院内のシステムが効率化されても、医師側も意識していなければ査定は起きる可能性があります。請求ミスを少しでも防ぐために、以下のようなアプローチが必要です。
- 傷病名が記載されているか (但し、傷病名が多すぎると同じような傷病名が重複するなど、禁忌に該当してしまい査定につながることもありますので、定期的に医師と医事課が確認し、掲載する傷病名の整理は行ないましょう。)
- 過剰請求ではないか (回数制限のある検査や処置などがないか、規定の量や期間を超えた処方など)
- コメントは入力されているか (診療行為の中には、コメントを必要とするものがあります。コメントの記載がないと査定されてしまいます。)
- 病状詳記で説明を補えているか (病名だけでは、その診療行為の必要性が判断できないような診療行為の場合は、症状詳記を記載することが必要です。コメントは客観的なデータを用いて行う と有効です。)
なお、算定ミスやレセプトの病名漏れは、チェックソフトを導入することで確認はできますが、ソフトは各クリニックに応じた内容にカスタマイズを行わない と、かなりのエラーが発生し手間が増えることとなります。ソフトやアプリは、導入することが目的ではなく、事務で言うと請求の質を上げていくことが目的であるため、導入後少なくとも半年は毎月定期的な更新を実施していくことが必要です。
2-5. 医師や医事課の知識不足
2年ごとに診療報酬改定が行われ 、新しい評価項目が設定されるだけではなく、既存の評価項目の見直しも行われて います。見直しの中には、対象患者の拡大や算定可能回数が見直しになることで算定できないと思っていた項目が算定できるようになることもあります。逆に、算定要件が厳しくなり算定できなくなることもあります。
新しい評価項目も算定要件だけ見ると 難しく感じられる内容であっても、その後の疑義解釈で算定要件が緩和されることも多く、定期的に通知される疑義解釈の確認は重要です。
1)新設された項目(2024年診療報酬改定)
- 初診料の医療DX推進体制整備加算
オンライン資格確認により取得した診療情報・薬剤情報を実際に診療に活用可能な体制の整備、電子処方箋及び電子カルテ情報共有サービスを導入し、医療DXに対応する体制を確保している場合の評価が新設されました。令和6年10月以降、3ヶ月ごとにマイナ保険証利用率の要件が引き上げになり、利用率によって点数が変わっています。さらに、今年の4月1日以降は、電子処方せんの対応状況によっても評価が異なっています。 当該加算の算定要件に、窓口でのマイナンバーへの対応(患者 への声かけ)として、保険証をお持ちですか?という声かけではなく、マイナンバーカードをお願いしますという声かけを行うことも設定されていますが、この声かけのアウトカム(マイナンバー利用率実績)に評価が変わってきているという受付スタッフの認識も必要です。
図1.医療DX推進体制整備加算
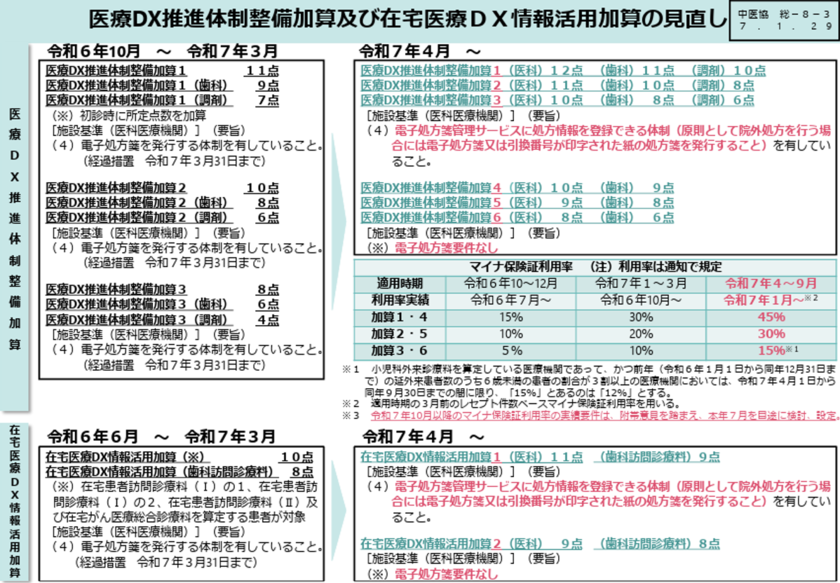
出展:厚生労働省「2025年1月29日開催 中央社会保険医療協議会 総会(第603回)(答申)」より抜粋
- プログラム医療機器等指導管理料
既にニコチン依存症の治療においてはアプリを用いた診療が評価されていますが、新たに高血圧症治療補助アプリによる治療も認められました。当該管理料は、生活習慣病管理料とあわせて算定することも可能です。
図2.プログラム医療機器等指導管理料

出展:厚生労働省「2024年2月14日開催 厚生労働省資料(答申)」「2024年3月5日開催 厚生労働省資料(告示・通知)」より抜粋
- 在医総管・施設総管・在宅がん医療総合診療料の在宅医療情報連携加算
在宅医療においては、訪問看護ステーション、居宅介護支援事業所、訪問歯科クリニック、調剤薬局などの多職種が関わって1人の患者に治療に当たることが多いのですが、法人外の事業所と組むことも多く、そうなると記録の共有が難しくなります。そこで、医療機関が、医療・ケアに関わる関係職種とのICT(グループチャットのようなもの)を活用した情報の共有を行うことが評価されました。
図3.在宅医療情報連携加算

出展:厚生労働省「令和6年度診療報酬改定の概要」(2024/3/5)より抜粋
- 在宅がん患者緊急時医療情報連携指導料
末期癌患者の急変時のICTで得られたACP情報を活用した療養上の指導が新たに認められました。例えば、患者自身は、最期は自宅で過ごしたいと思っているが、家族や医師には伝えきれず、訪問看護師に伝えているケースもあります。そこで、ICT等を使って患者の希望を共有することも評価されました。
図4.在宅がん患者緊急時医療情報連携指導料

出展:厚生労働省「令和6年度診療報酬改定の概要」(2024/3/5)より抜粋
- 介護保険施設等連携往診加算
介護施設の協力医療機関が、月に1回(常時患者の情報がICT等で施設と共有できる仕組みがある場合は、4ヶ月に1回)、施設と患者の情報共有の機会を持った上で、緊急時に往診を行なった場合の評価が新設されました。
図5.介護保険施設等連携往診加算

出展:厚生労働省「令和6年度診療報酬改定の概要」(2024/3/5)より抜粋
2)既存の評価に追加された項目(2024年診療報酬改定)
- 初・再診料の医療情報取得加算
「医療情報・システム基盤整備体制加算」が廃止になり、「医療情報取得加算」として、電子資格確認による情報取得もしくは他の医療機関からの医療情報提供を受けた場合の評価となりました。令和6年12月1日以降は、マイナ保険証か従来の保険証かいずれかという評価が一本化され、初診も再診も1点となりました。
但し、再診は患者ごとに3月に1回限りという評価となり、患者ごとに前回の診療日及び算定状況の確認が必要となっています。
図6.医療情報加算取得

出展:厚生労働省 第592回中央社会保険医療協議会「個別改定項目について」(2024/7/17)より作成
- 外来感染対策向上加算の発熱患者等対応加算
外来感染対策向上加算を届出・算定している場合であって、発熱、呼吸器症状、発しん、消化器症状又は神経症状その他感染症を疑わせるような症状を有する患者に空間的・時間的分離を含む適切な感染対策の下で診療を行った場合に、発熱患者等対応加算として月1回に限り20点を更に所定点数算定することができるようになりました。
- 時間外対応加算
新たに、「時間外対応加算2」が新設されました。「2」は、時間外に患者または家族から問い合わせがあった場合、そのクリニックの非常勤の医師または看護師、事務員などによって常時対応できる体制を整えているところが対象となります。この「2」のポイントは、「非常勤職員」による「常時対応できる」体制である点です。 つまり、オンコールを非常勤に依頼することが可能になりました(コールバックは必要)。
図7.時間外対応加算

出展:厚生労働省「令和6年度診療報酬改定の概要(医科全体版)」(2024/3/5)より抜粋
3)既存の評価項目の算定要件の見直し
- 地域包括診療加算
当該加算においても、生活習慣病管理料と同様に、患者又はその家族から求められたら、疾患名、治療計画等についての文書を交付し、適切な説明を行うことが望ましいという要件が新設されました。ただ、今後電子カルテ情報共有システムが整備されていくにあたっては、その際、文書の交付については電子カルテ情報共有システムにおける患者サマリーに入力し、診療録にその記録及び患者の同意を得た旨を残している場合は、文書を交付しているものとみなすものとするという要件が設定されました。
その他、介護支援専門員や障害福祉等の相談員への相談が可能な旨や、28 日以上の長期の投薬を行うこと又はリフィル処方箋を交付することの院内掲示が必要となっています。加えて、それらの内容は令和7年5月末までに、ホームページを有する医療機関は、ホームページ上でも案内することが要件となっています。
図8.地域包括診療加算
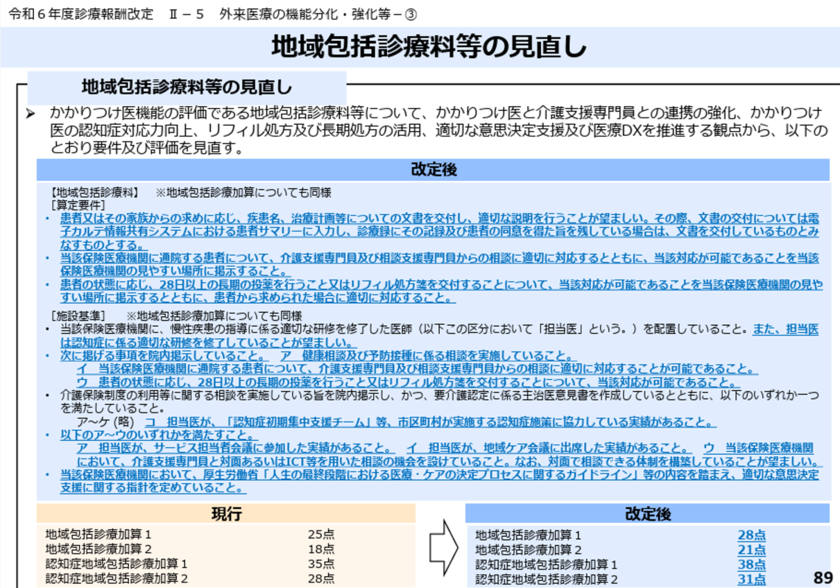
出展:厚生労働省「令和6年度診療報酬改定の概要(医科全体版)」(2024/3/5)より抜粋
- 生活習慣病管理料
「糖尿病」「高血圧」「脂質異常症」を主病とする患者は、特定疾患療養管理料の算定が認められなくなり、生活習慣病管理料による算定を行うことがすすめられました。生活習慣病管理料はⅠとⅡに分けられ、検査料が出来高であるⅡが新設となっています。
図9.生活習慣病管理科
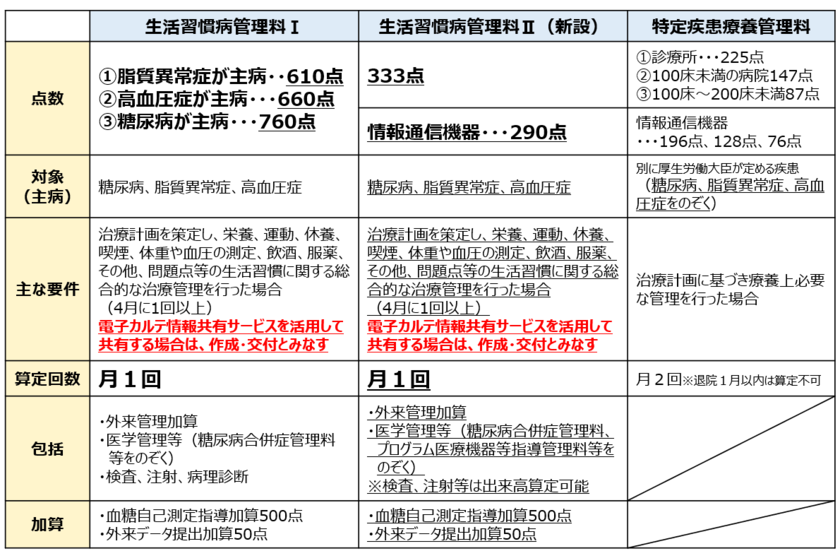
出展:厚生労働省「令和6年度診療報酬改定の概要」(2024/3/5)より作成
- 特定疾患療養管理料
前項「・生活習慣病管理科」に記載のとおり、3つの疾患を主病とする場合は、当該管理料の算定は認められなくなり、さらに、特定疾患処方管理加算の算定もできなくなりました。 そこで、例えば検査を多くする月を設定して生活習慣病管理料を算定しない月は、特定疾患療養管理料を算定するという方法を認めていない地域(都道府県等)もありますので注意が必要です。
このように、診療報酬は2年に1回の見直しが定期的に行なわれることもあり、定期的に診療報酬の勉強会を開く、医事スタッフに外部の勉強会やセミナーなどに参加してもらうなど、スタッフの技量を底上げする取り組みを行うことが必要です。
適切に診療報酬を請求出来ているかを確認する手段として、レセプト診断があります。レセプト診断では、カルテとレセプトの照合に加えて、医師や看護師が実施した医療行為がどのような流れで医事スタッフに届き、請求作業に繋げられているかを確認します。
あるクリニックの事例を下記に示しておりますが、算定漏れによる収入の機会損失予測が年間700万円以上という状況となっております。
表1.某クリニックの算定漏れによる収入の機会損失予測
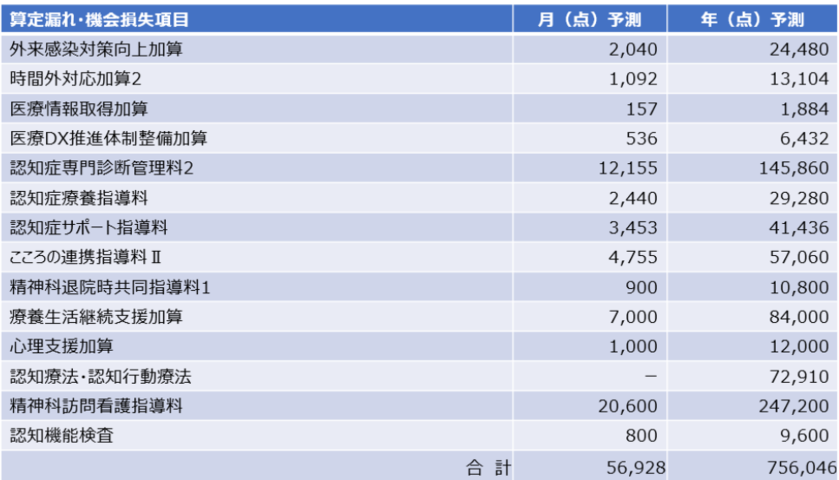
出典:株式会社リンクアップラボ お客様事例より
3.まとめ
算定漏れを防ぐために大事なことは、診療記録の徹底と行なった診療行為が確実にレセプトに請求項目として計上されるための仕組み作りです。その点は、電子カルテシステムを入れることで、コピーペースト機能やテンプレート機能、音声入力機能にて医師の記録に対する負担を減少させながら、レセコンとの連携設定が正しく機能すれば事務スタッフの入力負担も減少し、確実にレセプト内容に刻まれていきます。
次に、診療報酬制度の理解と情報更新です。2年に一度の診療報酬改定内容は、事務スタッフだけではなく、医師や看護師も共有し、当院に関連する内容をピックアップして勉強会を行うことが重要です 。勉強会の折には、その診療行為を実施した際の記録ルールまで決めて共有することで、より一層算定漏れを防げるでしょう。
そして、最も大事なことは職員の意識です。医療行為だけでなく、それを正しく請求して初めて診療が完結する、という認識を浸透させるとともに、自分たちの労働の対価が診療報酬であるという認識を持つことが重要です 。1件の算定漏れが毎月続くと年間○○万円の損失になるなど、算定漏れが発覚したときには、その影響を数字で示すとより意識改革に繋げていけるでしょう。改善した算定漏れも同様に年間の影響を数字で示せばモチベーションのアップにもつながりますので、情報共有方法も工夫していきましょう。
筆者プロフィール

株式会社リンクアップラボ 代表取締役 酒井麻由美
急性期病院へ入職し、リハビリ部門、入院部門へ配属。
その後、医療・介護専門コンサルティング会社へ入社、副所長取締役に就任。
2018年、株式会社リンクアップラボを設立。
医業経営コンサルタントとして、年間100件以上の講演を開催。
主な執筆活動として、医学通信社「月刊保健診療」、医学書院「看護管理」、福祉医療機構「月刊WAM」、QOLサービス「デイの経営と運営」、医業経営コンサルタント協会「JAHMC」ほか多数。
免責事項
本稿の内容は執筆時点の情報に基づいて作成されています。情報の正確性・完全性については細心の注意を払っておりますが、その内容を保証するものではありません。情報の活用や運用に際しては、ご自身の判断と責任において行なってください。なお、無断での複製や転送は禁じさせていただきます。
関連セミナー
クリニック様向けオンラインセミナー
【リバイバル講演】今、考えるべき"電子カルテ導入"のすべて
\2025年11月に開催され、好評を博したセミナーが再講演決定/
「電子カルテ興味はあるけど、紙カルテでも困っていない」そんな先生にこそ知ってほしい。医療DXの推進が加速するいま、電子カルテは“先延ばしにできない選択肢”となりつつあります。本セミナーでは、「いつ導入すべきか」「紙カルテから移行すると何がどう変わるのか?」を、現場目線でわかりやすく解説。まずは“情報収集”として、お気軽にご参加ください。
- 対象:医療機関様(クリニック)
- 費用:無料
- 開催期間:
- ライブ配信
2026年2月4日(水)13:00~14:00 - アーカイブ配信:2026年2月12日(木)10:00~2026年3月12日(木)18:00
- ライブ配信
- 申込締切:2026年3月11日(水)12:00

HOPE LifeMark-TX Simple typeに関するお問い合わせ
- ご自身のパソコンで無料トライアル
- オンラインデモのご相談
-
資料請求
当社はセキュリティ保護の観点からSSL技術を使用しております。
-
お電話でのお問い合わせ
0120-835-554(通話無料)富士通Japan お客様総合センター
受付時間:9時~12時、13時~17時30分(土曜日・日曜日・祝日・当社指定の休業日を除く)










